痛风疼痛消失后出现发痒的情况,在临床中并不少见,这可能是疾病恢复过程中的正常生理反应,也可能是某些病理变化的信号,要理解这一现象,需从痛风发作的病理机制、炎症消退后的生理变化以及个体差异等多方面进行分析,以下从多个维度详细探讨这一问题。
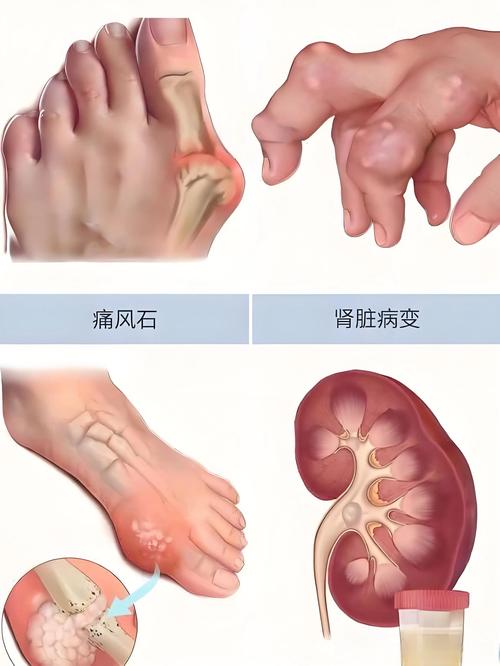
痛风发作及疼痛消退的生理过程
痛风是由尿酸盐结晶沉积在关节及周围组织引发的炎症性疾病,急性发作时,尿酸盐结晶被免疫细胞(如中性粒细胞、巨噬细胞)识别,触发炎症级联反应,释放大量炎症因子(如白细胞介素-1β、肿瘤坏死因子-α等),导致血管扩张、通透性增加,局部出现红、肿、热、痛的典型症状,疼痛是炎症刺激神经末梢的结果,当炎症得到控制(如通过药物治疗或自身免疫调节),疼痛会逐渐减轻或消失。
炎症消退并非“戛然而止”,而是一个渐进的过程,随着免疫细胞清除尿酸盐结晶、炎症因子水平下降,局部组织开始进入修复阶段,这一阶段可能出现一些伴随症状,其中瘙痒便是较为常见的一种。
疼痛消退后发痒的可能原因
炎症消退后的“反跳”反应
炎症介质(如组胺、前列腺素等)在炎症消退过程中浓度逐渐降低,但残留的炎症介质仍可能刺激皮肤神经末梢,引发瘙痒感,这种瘙痒类似于“过敏后瘙痒”,属于炎症后期的非特异性反应,通常持续时间较短,数天至数周内可自行缓解。
皮肤屏障功能修复
急性痛风发作时,关节局部肿胀可能导致皮肤张力增高,影响皮肤血液循环及屏障功能,疼痛消退后,肿胀逐渐减轻,皮肤血供恢复,角质层细胞开始增殖修复,这一过程中,新生皮肤神经末梢敏感度较高,受到外界轻微刺激(如温度变化、衣物摩擦)时容易产生瘙痒感。
尿酸盐结晶溶解与代谢产物刺激
在痛风恢复期,部分沉积的尿酸盐结晶可被溶解并通过肾脏代谢排出,尿酸盐及其代谢产物(如尿酸)在局部组织中短暂聚集,可能刺激皮肤感受器,引发瘙痒,尤其是当患者使用促进尿酸排泄的药物(如苯溴马隆)时,血尿酸浓度波动可能加剧这一反应。
药物副作用
治疗痛风的药物(如非甾体抗炎药、秋水仙碱、糖皮质激素等)可能引起皮肤瘙痒作为副作用,非甾体抗炎药可抑制环氧化酶,导致前列腺素合成减少,皮肤敏感性增加;糖皮质激素在减量过程中也可能出现皮肤瘙痒等戒断反应,若瘙痒与用药时间相关,需考虑药物因素。
个体差异与合并皮肤病
部分患者可能因皮肤干燥、特发性瘙痒症或合并湿疹、银屑病等基础皮肤病,在痛风恢复期更容易出现瘙痒,老年患者皮肤萎缩、皮脂腺分泌减少,也会降低皮肤耐受性,加重瘙痒感。
不同情况下的瘙痒特点与应对
为更直观地分析,以下表格总结了不同原因引发的瘙痒特点及处理建议:
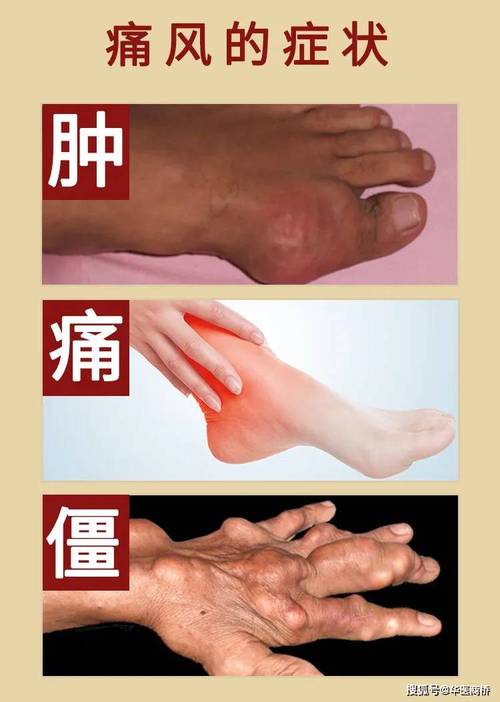
| 可能原因 | 瘙痒特点 | 持续时间 | 处理建议 |
|---|---|---|---|
| 炎症后生理反应 | 轻度瘙痒,局部皮肤无皮疹,与活动、温度无关 | 数天至2周 | 保持皮肤清洁,避免搔抓,可涂抹温和保湿剂 |
| 皮肤屏障修复 | 皮肤干燥、脱屑,伴轻微灼热感 | 1-3周 | 使用含神经酰胺的保湿产品,避免热水烫洗,减少摩擦 |
| 尿酸盐代谢产物刺激 | 瘙痒伴局部轻微红肿,可能出现在结晶沉积部位 | 数天至数月(波动性) | 多饮水促进尿酸排泄,遵医嘱调整降尿酸药物剂量 |
| 药物副作用 | 全身或局部瘙痒,可能伴红斑、丘疹 | 持续用药期间或停药后 | 及时就医评估药物相关性,必要时更换药物(如改用COX-2抑制剂替代传统NSAIDs) |
| 个体差异或合并皮肤病 | 瘙痒剧烈,皮肤可见抓痕、苔藓样变或基础皮损 | 反复发作或慢性化 | 皮肤科会诊,针对性治疗(如外用激素软膏、抗组胺药) |
何时需要警惕?
虽然痛风恢复期发痒多为良性反应,但需警惕以下情况,及时就医:
- 瘙痒伴皮肤明显红肿、破溃、渗液,提示可能合并感染;
- 全身广泛性瘙痒,伴黄疸、尿色加深,需排查肝肾功能异常;
- 瘙痒持续超过1个月无缓解,或进行性加重,排除其他系统性疾病。
相关问答FAQs
Q1:痛风疼痛消失后发痒,是痛风复发的前兆吗?
A:并非绝对,单纯因炎症消退或皮肤修复引起的瘙痒通常与复发无关,且持续时间短,若瘙痒同时伴关节再次肿胀、疼痛,或血尿酸水平显著升高,则需警惕痛风复发,建议定期监测血尿酸,保持低嘌呤饮食,遵医嘱使用降尿酸药物。
Q2:如何缓解痛风恢复期的皮肤瘙痒?
A:可采取以下措施:①局部冷敷(避免冰敷直接接触皮肤)减轻神经刺激;②使用无香料、低敏的保湿霜修复皮肤屏障;③穿着宽松棉质衣物,减少摩擦;④避免搔抓,防止皮肤破损感染;⑤若瘙痒剧烈,可在医生指导下短期使用抗组胺药(如氯雷他定)或弱效激素软膏(如氢化可的松乳膏),若自行处理无效,需及时就医明确病因。




