第一部分:如何诊断痛风?
痛风的诊断不能仅仅依赖症状,需要结合临床表现、实验室检查和影像学检查来综合判断。
典型临床表现 (医生问诊和体格检查)
- 症状: 突发的、剧烈的单关节疼痛,常在夜间或清晨发作,疼痛程度剧烈,像刀割样、咬噬样。
- 好发部位: 最常见于大脚趾(第一跖趾关节),也可发生于足背、脚踝、膝盖、手腕、手指等关节。
- 伴随症状: 关节及其周围皮肤出现红、肿、热、痛,甚至皮肤发亮,严重时可能伴有发热、头痛、心慌等全身症状。
- 病史: 过去有类似发作史,或与饮酒、高嘌呤饮食(如海鲜、动物内脏)、剧烈运动、受凉等有关。
实验室检查
- 血尿酸检测: 这是诊断痛风最基本、最重要的检查。
- 男性: > 420 μmol/L (7 mg/dL)
- 女性: > 360 μmol/L (6 mg/dL)
- 注意: 在急性发作期,血尿酸水平可能正常或偏低,这是因为尿酸盐结晶引发了急性炎症反应,身体会排泄尿酸。一次正常不能排除痛风,需要在非发作期多次复查。
- 关节液检查 (金标准): 从红肿的关节腔内抽取滑液,在显微镜下找到尿酸盐结晶,这是诊断痛风的“金标准”,具有确诊价值,但属于有创检查,患者接受度可能不高。
- C反应蛋白 和血沉: 这两项指标是反映体内炎症水平的,在痛风急性发作时,通常会显著升高,可用于评估炎症的严重程度。
影像学检查
- 超声检查: 可以发现关节内的“双轨征”(尿酸盐结晶在软骨上的沉积),对早期诊断和评估痛风石很有帮助。
- X线检查: 在痛风晚期或已形成痛风石时,X线可见关节被破坏、骨质缺损等特征性改变,对早期诊断意义不大。
- 双能CT (DECT): 能特异性地识别尿酸盐结晶沉积,对诊断不典型的痛风和评估痛风石的分布非常有价值,但费用较高。
第二部分:急性发作期如何治疗?
急性发作期的治疗目标是快速、有效地控制炎症、缓解疼痛,而不是降尿酸,过早使用降尿酸药物反而可能加重或延长发作。
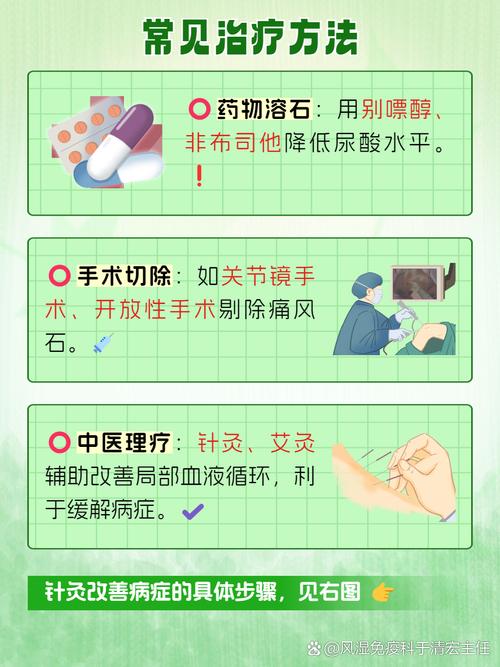
药物治疗 (核心)
- 一线用药:非甾体抗炎药
- 作用: 快速消炎止痛。
- 常用药物: 吲哚美辛、双氯芬酸钠、塞来昔布、依托考昔等。
- 注意: 这类药物可能刺激胃肠道,有胃溃疡、肾功能不全的患者需在医生指导下使用。
- 二线用药 (NSPIDs不耐受或禁忌时):秋水仙碱
- 作用: 抑制关节内尿酸盐结晶引起的炎症反应。
- 用法: 传统用法是每小时服用,但现代推荐低剂量、规律服用,以减少腹泻、恶心等副作用。
- 注意: 肝肾功能不全者慎用,与多种药物有相互作用。
- 三线用药 (严重发作或上述药物无效时):糖皮质激素
- 作用: 强效抗炎。
- 用法: 可口服泼尼松,或者直接对关节腔内注射(如曲安奈德)。
- 注意: 口服激素需要足量起始,逐渐减量,不能突然停药,长期使用有副作用,但短期用于急性发作通常是安全的。
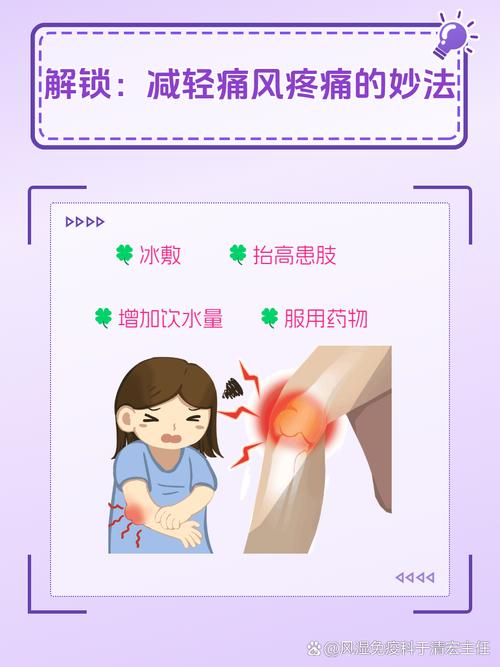
一般治疗
- 休息: 立即停止活动,卧床休息,抬高患肢。
- 冰敷: 用毛巾包裹冰袋,敷在疼痛关节处,每次15-20分钟,每天数次,可以收缩血管,减轻肿胀和疼痛。切忌热敷,热敷会加重炎症和肿胀。
- 饮食: 发作期应严格低嘌呤饮食,多喝水(每日2000ml以上)。
第三部分:间歇期及慢性期如何管理?
这个阶段的目标是长期、平稳地降低血尿酸水平,预防痛风石形成、关节破坏和肾损害。
生活方式干预 (基础且最重要)

- 饮食控制:
- 严格限制: 动物内脏(肝、肾、脑)、浓肉汤、部分海鲜(沙丁鱼、凤尾鱼、贝类)、啤酒。
- 适量摄入: 大部分鱼类、瘦肉、禽类、豆制品(研究表明植物性嘌呤对血尿酸影响较小)。
- 鼓励摄入: 低脂/脱脂乳制品、鸡蛋、新鲜蔬菜、水果(尤其是樱桃,有研究表明有助于降低痛风风险)。
- 多饮水: 每日饮水量保证在2000-3000ml以上,白开水、淡茶、苏打水均可,以促进尿酸排泄。
- 戒酒: 尤其是啤酒和白酒,酒精会抑制尿酸排泄,并促进其生成。
- 控制体重: 肥胖是痛风的高危因素,合理减重能有效降低尿酸水平。
- 规律运动: 选择散步、游泳、慢跑等有氧运动,避免剧烈运动和大量出汗,后者可能导致尿酸升高。
- 避免受凉、劳累、剧烈运动等诱因。
药物治疗 (长期降尿酸) 当血尿酸水平持续高于目标值,或已出现痛风石、肾结石、肾功能损害时,就需要启动降尿酸药物治疗。切记:降尿酸药从小剂量开始,缓慢加量,并需在急性发作完全停止后开始。
-
抑制尿酸生成药:
- 别嘌醇: 经典一线药物,价格便宜,部分患者可能出现过敏反应,严重者可致命(在亚洲人群中与HLA-B*5801基因强相关),用药前可考虑进行基因检测。
- 非布司他: 降尿酸效果强,对肾功能影响小,尤其适用于别嘌醇过敏或不耐受者,但需注意其心血管安全性,有心血管疾病的患者需在医生严密监控下使用。
- 托泊司他: 适用于别嘌醇和非布司他疗效不佳或不耐受的患者。
-
促进尿酸排泄药:
- 苯溴马隆: 通过抑制肾小管对尿酸的重吸收来增加尿酸排泄。使用期间需大量饮水(>2000ml/日),并可能需要服用碳酸氢钠来碱化尿液,以防尿酸盐结晶在肾脏形成结石,有肾结石病史者禁用。
治疗目标
- 一般患者: 将血尿酸水平控制在 < 360 μmol/L (6 mg/dL)。
- 有痛风石、慢性痛风石性关节炎或肾结石的患者: 目标更为严格,需控制在 < 300 μmol/L (5 mg/dL),以促进痛风石溶解。
总结与核心建议
- 明确诊断是前提: 不要仅凭关节痛就自行诊断为痛风,务必就医检查,特别是关节液检查或双能CT。
- 急性期和缓解期治疗要分开: 急性期吃止痛药,缓解期吃降尿酸药,两者目的不同,不能混淆,在开始降尿酸治疗的初期(前6个月),医生通常会同时给予小剂量秋水仙碱或NSAIDs,以预防诱发新的急性发作。
- 生活方式是基石: 任何药物都无法完全抵消不良饮食和生活习惯带来的影响,管住嘴、迈开腿、多喝水是控制痛风的根本。
- 长期坚持是关键: 痛风是慢性病,降尿酸治疗通常需要长期甚至终身维持,不要因为症状消失就擅自停药,这极易导致复发和病情加重。
- 定期复查: 在开始降尿酸治疗后,需要定期(如每2-4周)复查血尿酸和肝肾功能,以便医生根据结果调整药物剂量。
最后强调:以上信息仅供参考,不能替代专业医疗建议,如果您怀疑自己患有痛风或正在接受治疗,请务必咨询风湿免疫科或内分泌科医生,制定最适合您的个体化治疗方案。




