痛风是一种由于体内尿酸代谢异常导致尿酸盐结晶沉积在关节及周围组织中,引发的炎症性疾病,其典型症状和治疗方法如下:
痛风的症状
痛风症状通常呈急性发作,具有起病急、疼痛剧烈、进展迅速的特点,具体可分为以下阶段:
-
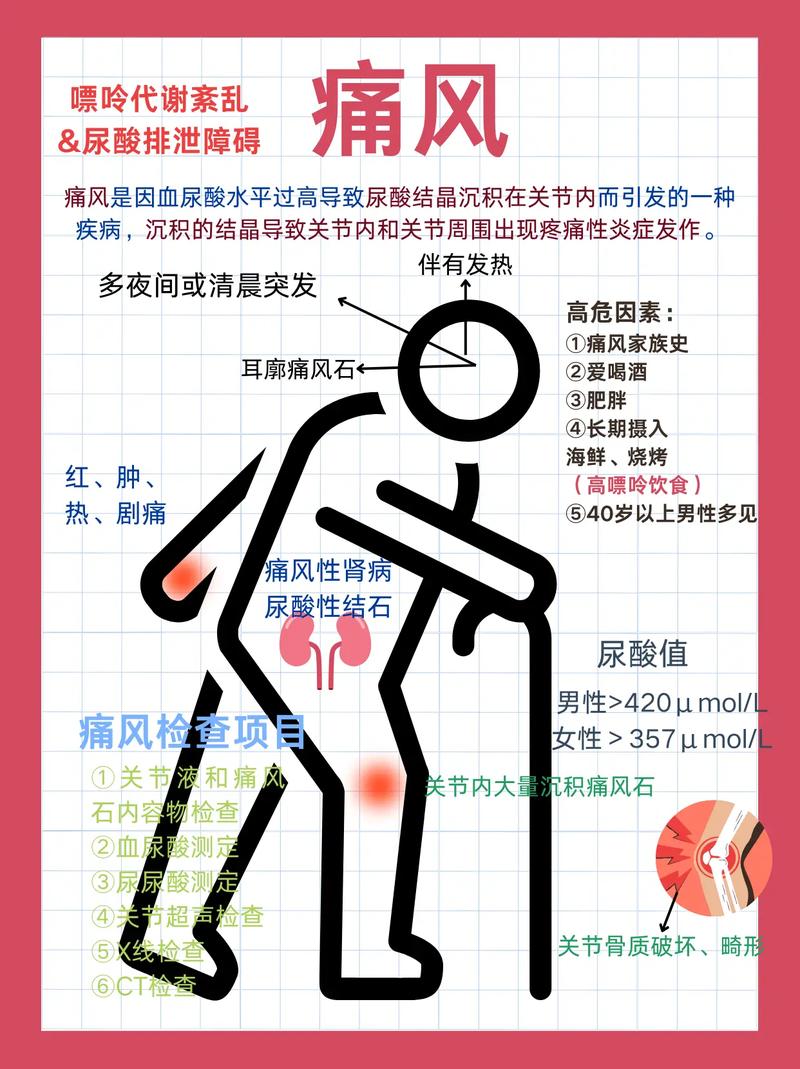
急性关节炎期:这是痛风最常见的首发症状,多发生在夜间或清晨,关节突然出现剧烈疼痛,疼痛性质如刀割、咬噬样,常在数小时内达到高峰,受累关节多见于大脚趾(第一跖趾关节),约占50%以上,其次为足背、踝、膝、腕、指等关节,关节局部可出现红、肿、热、痛,皮肤紧绷发亮,甚至发亮,严重者可出现皮肤脱屑和瘙痒,患者常因疼痛无法行走或触摸,同时可伴有发热、寒战、头痛、心悸等全身症状,一般持续3-10天可自行缓解,但会反复发作。
-
间歇期:急性发作期症状缓解后,患者关节功能可恢复正常,无明显不适,但此期体内尿酸水平仍未控制,尿酸盐结晶仍在沉积,间歇期长短因人而异,若不治疗,发作频率会逐渐增加,间歇期缩短。
-
慢性痛风石期:长期高尿酸血症未控制,尿酸盐结晶可在关节、皮下组织、肾脏等部位沉积,形成痛风石,痛风石常见于耳廓、关节周围、鹰嘴囊、跟腱等部位,大小不等,质地较硬,初期无疼痛,若合并感染可破溃流出白色牙膏样物质,慢性期可导致关节畸形、僵硬,活动受限,甚至引发骨破坏。
-
肾脏损害:痛风患者常伴发肾脏病变,包括尿酸性肾结石(表现为腰痛、血尿、尿路感染)、慢性尿酸盐肾病(早期夜尿增多,晚期肾功能不全)和急性尿酸性肾病(多见于肿瘤放化疗后,尿酸盐结晶堵塞肾小管,导致急性肾衰竭)。
痛风的治疗方法
痛风治疗需结合急性期控制、长期降尿酸及生活方式干预,具体如下:
急性期治疗
目标是快速消炎镇痛,常用药物包括:
- 非甾体抗炎药(NSAIDs):如吲哚美辛、双氯芬酸钠、塞来昔布等,可抑制前列腺素合成,缓解关节疼痛和肿胀,但需注意胃肠道、心血管副作用。
- 秋水仙碱:通过抑制中性粒细胞趋化,减轻炎症反应,早期使用(发病12小时内)效果显著,常见副作用为腹泻、恶心、呕吐等,肾功能不全者需减量。
- 糖皮质激素:如泼尼松、甲泼尼龙,适用于NSAIDs和秋水仙碱无效或不耐受者,可口服、关节腔注射或静脉给药,短期使用需注意血糖升高、感染风险。
缓解期及长期治疗
目标是降低血尿酸水平,预防尿酸盐结晶沉积和痛风复发,常用药物包括:

- 抑制尿酸生成药:别嘌醇(通过抑制黄嘌呤氧化酶减少尿酸生成,需注意过敏反应,尤其HLA-B*5801阳性者禁用)、非布司他(选择性抑制黄嘌呤氧化酶,降尿酸作用强,肝肾功能不全者需调整剂量)。
- 促进尿酸排泄药:苯溴马隆(抑制肾小管对尿酸的重吸收,增加尿酸排泄,但需注意尿路结石风险,用药期间需大量饮水)。
- 新型降尿酸药:如拉布立酶(适用于尿酸生成过多者)、尿酸酶(如培戈洛酶,可分解尿酸为可溶性产物,用于难治性痛风)。
生活方式干预
- 饮食控制:限制高嘌呤食物(如动物内脏、海鲜、肉汤、浓肉汁),避免饮酒(尤其是啤酒、白酒),适量摄入低脂乳制品、蔬菜、水果,多饮水(每日≥2000ml),促进尿酸排泄。
- 体重管理:肥胖者需减重,但应避免快速减重导致尿酸升高。
- 避免诱因:规律作息,避免过度劳累、受凉、剧烈运动、高果糖饮食等。
- 定期监测:定期检测血尿酸、尿pH值、肾功能等,根据结果调整治疗方案。
相关治疗药物对比表
| 药物类型 | 常用药物 | 作用机制 | 适用人群 | 注意事项 |
|---|---|---|---|---|
| 急性期镇痛 | 吲哚美辛 | 抑制前列腺素合成 | 轻-中度关节炎发作 | 胃肠道、心血管副作用 |
| 秋水仙碱 | 抑制中性粒细胞趋化 | 早期发作(<12小时) | 腹泻、肝肾功能损害 | |
| 泼尼松 | 抗炎、免疫抑制 | NSAIDs/秋水仙碱无效者 | 短期使用,避免长期依赖 | |
| 长期降尿酸 | 别嘌醇 | 抑制黄嘌呤氧化酶 | 尿酸生成过多者 | 过敏反应(HLA-B*5801阳性禁用) |
| 非布司他 | 选择性抑制黄嘌呤氧化酶 | 肾功能不全者 | 心血管风险(需监测) | |
| 苯溴马隆 | 促进尿酸排泄 | 尿酸排泄减少者 | 尿路结石风险(多饮水) |
相关问答FAQs
Q1:痛风发作时能立即使用降尿酸药吗?
A:不建议,痛风急性发作期使用降尿酸药可能导致血尿酸水平快速波动,加剧关节炎症反应,应在急性症状完全缓解后(通常1-2周后)开始降尿酸治疗,且从小剂量开始,逐渐加量,避免诱发转移性痛风(如在已沉积的痛风石部位出现新的疼痛)。
Q2:痛风患者一定要终身服药吗?
A:不一定,是否终身服药需根据血尿酸控制水平、并发症情况综合判断,若通过生活方式干预和药物治疗,血尿酸长期稳定达标(如<360μmol/L,有痛风石者<300μmol/L),且无复发,可在医生指导下尝试减量或停药,但需密切监测尿酸水平,多数患者需长期维持治疗以预防复发。




