下面我将从核心理念、关键领域、实施方法、挑战与对策四个方面,对医院医疗质量与安全管理进行系统性的阐述。

核心理念与基本原则
在深入具体工作前,必须先建立正确的理念。
- 患者安全至上: 这一切工作的出发点和落脚点,所有流程、制度、技术的优化,都应优先考虑如何避免患者受到不必要的伤害。
- 质量是生命线: 医疗质量是医院的核心竞争力,高质量的医疗服务不仅能治愈患者,也是医院品牌和信誉的基石。
- 系统思维: 错误的发生,往往不是单一员工的失误,而是系统流程存在缺陷,管理重点应从“追究个人责任”转向“改进系统流程”。
- 数据驱动决策: 医疗质量与安全管理不能仅凭经验,必须依靠科学的数据收集、分析和反馈,通过数据发现问题、评估改进效果。
- 持续改进: 质量管理不是一劳永逸的项目,而是一个永无止境的、循环往复的过程,即经典的 PDCA循环(Plan-Do-Check-Act)。
关键领域与核心内容
医疗质量与安全管理可以划分为几个相互关联的关键领域。
(一) 医疗质量核心领域
-
医疗技术与能力:
- 诊疗规范性: 严格执行临床路径、诊疗指南和操作规范。
- 核心技术开展: 掌握并应用代表医院水平的先进技术。
- 疑难危重症救治能力: 提升对复杂疾病的诊断和治疗水平。
- 病历书写质量: 确保病历的完整性、真实性和规范性,是医疗质量和法律的重要依据。
-
医疗安全:
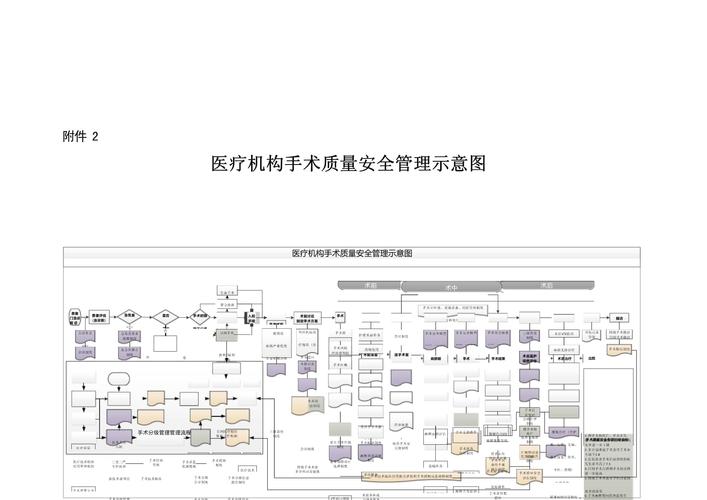
- 患者身份识别: 在所有诊疗操作前,严格执行“至少同时使用两种患者身份识别方式”(如姓名+住院号)。
- 用药安全:
- “三查七对”:这是用药安全的底线。
- 高危药品管理: 如高浓度电解质、细胞毒性药物等,有专门的存放、标识和使用流程。
- 抗生素合理使用: 严格执行分级管理,减少耐药菌产生。
- 手术安全:
- 手术安全核查制度: 在麻醉前、手术开始前、患者离开手术室前,由手术医生、麻醉师和护士三方共同核对患者信息、手术方式、关键器械等。
- 手术部位标记: 在有创操作前,由手术医生亲自标记手术部位。
- 医院感染控制:
- 手卫生: 是预防和控制医院感染最简单、最有效、最经济的方法。
- 无菌技术: 严格遵守操作规程,防止交叉感染。
- 多重耐药菌管理: 对感染或携带多重耐药菌的患者进行隔离和专门护理。
- 输血安全: 严格执行输血前核对、输血适应症评估和输血过程监护。
-
护理质量:
- 基础护理: 如生命体征监测、管道护理、压疮预防等。
- 专科护理: 针对不同科室(如ICU、肿瘤科、手术室)的专业护理能力。
- 健康教育: 对患者及家属进行有效的疾病知识和康复指导。
- 护理文书质量: 确保记录的准确性和及时性。
-
医患沟通与人文关怀:
- 知情同意: 在进行任何有创检查或治疗前,充分告知患者风险、获益和替代方案,并签署知情同意书。
- 有效沟通: 使用通俗易懂的语言与患者沟通,耐心解答疑问。
- 投诉处理: 建立畅通、高效的投诉处理机制,将投诉视为改进服务的宝贵机会。
(二) 管理体系与运行机制
-
组织架构:
- 院级层面: 成立由院长任主任的“医疗质量管理委员会”,统筹全院质量工作。
- 职能部门: 医务部、护理部、院感科、质控科、药学部等是具体执行和监督部门。
- 科室层面: 各临床、医技科室成立“质控小组”,由科主任、护士长和高年资医师/技师组成,负责本科室的日常质控工作。
-
制度与流程:
- 建立覆盖全院各环节的SOP(标准作业程序)。
- 完善核心制度,如三级医师查房制度、疑难病例讨论制度、会诊制度、死亡病例讨论制度等。
-
监测与评估:
- 结构指标: 评估硬件设施、人员资质、规章制度等基础条件。
- 过程指标: 监测诊疗过程的规范性,如平均住院日、术前等待时间、抗生素使用率等。
- 结果指标: 衡量最终效果,如医院感染发生率、患者死亡率、术后并发症发生率、非计划再手术率、患者满意度等。
- 不良事件上报与分析: 鼓励员工主动上报不良事件(无惩罚文化),并对上报事件进行根本原因分析,从根源上解决问题。
-
培训与教育:
- 对所有员工进行定期培训,内容涵盖核心制度、操作规范、应急预案、患者安全文化等。
- 开展“模拟演练”,如心肺复苏、大出血抢救、消防演练等,提升应急实战能力。
实施方法与工具
-
PDCA循环(戴明环): 质量改进的经典模型。
- Plan (计划): 识别问题,分析原因,制定改进目标和措施。
- Do (执行): 实施改进措施。
- Check (检查): 收集数据,评估改进效果是否达到预期。
- Act (处理): 如果成功,将措施标准化并推广;如果不成功,分析原因,进入下一个PDCA循环。
-
根本原因分析:
一种系统化的调查方法,用于找出问题发生的根本原因,而不仅仅是表面原因,常用工具包括“鱼骨图(因果图)”和“5个为什么(5 Whys)”。
-
品管圈:
由工作性质相近的基层员工自发组成的小团体,通过团队协作,运用QC工具,对自己工作现场存在的问题进行持续改进,是一种非常有效的全员参与质量改进模式。
-
临床路径管理:
针对特定病种,制定一套标准化的诊疗、护理、康复等流程,让患者在正确的时间接受正确的治疗,减少变异,提高效率和质量。
-
信息化支撑:
- 电子病历系统: 规范诊疗行为,实现信息共享。
- 临床决策支持系统: 在医生开具医嘱或处方时,提供实时提醒和警示(如药物相互作用、过敏史)。
- 医疗质量监控平台: 自动抓取和分析各项质量指标数据,实现实时监控和预警。
面临的挑战与未来对策
-
挑战:
- 文化阻力: 从“被动应付”到“主动改进”的文化转变困难。
- 数据孤岛: 各系统数据不互通,难以进行整合分析。
- 资源投入不足: 质量管理需要持续的人力、物力和财力投入。
- 患者期望值提高: 随着社会发展,患者对医疗质量和服务的期望越来越高。
- 医疗风险与法律纠纷: 医疗行为本身具有高风险性,纠纷处理压力大。
-
对策与趋势:
- 强化患者安全文化建设: 领导层要率先垂范,建立“无惩罚、公正、系统”的文化,鼓励员工上报。
- 推进智慧医院建设: 利用大数据、人工智能、物联网等技术,实现更精准的监测、预警和决策支持。
- 深化多学科协作: 打破科室壁垒,围绕患者需求组建MDT团队,提供一体化诊疗方案。
- 加强医患沟通与人文关怀: 将沟通技巧和人文素养培训纳入常态化教育。
- 关注员工福祉: 关注医务人员的身心健康和工作压力,因为满意的员工才能提供满意的服务。
- 建立区域医疗质量协同网络: 与区域内其他医疗机构联动,共享质量改进经验和数据,提升区域整体医疗水平。
医院医疗质量与安全管理是一项复杂的、动态的、全员参与的系统工程,它要求医院管理者必须具备系统思维和前瞻眼光,将质量与安全融入医院的血脉,通过科学的体系、有效的工具和持续的文化建设,不断提升医院的综合服务能力,最终实现对患者的庄严承诺。




