这是一个非常重要且常见的问题,答案是:痛风本身不会直接发展成尿毒症,但痛风背后所代表的高尿酸血症,如果长期得不到有效控制,是导致尿毒症(慢性肾脏病终末期)的一个重要且可预防的原因。
下面为您详细解释其中的关系、机制和如何预防。
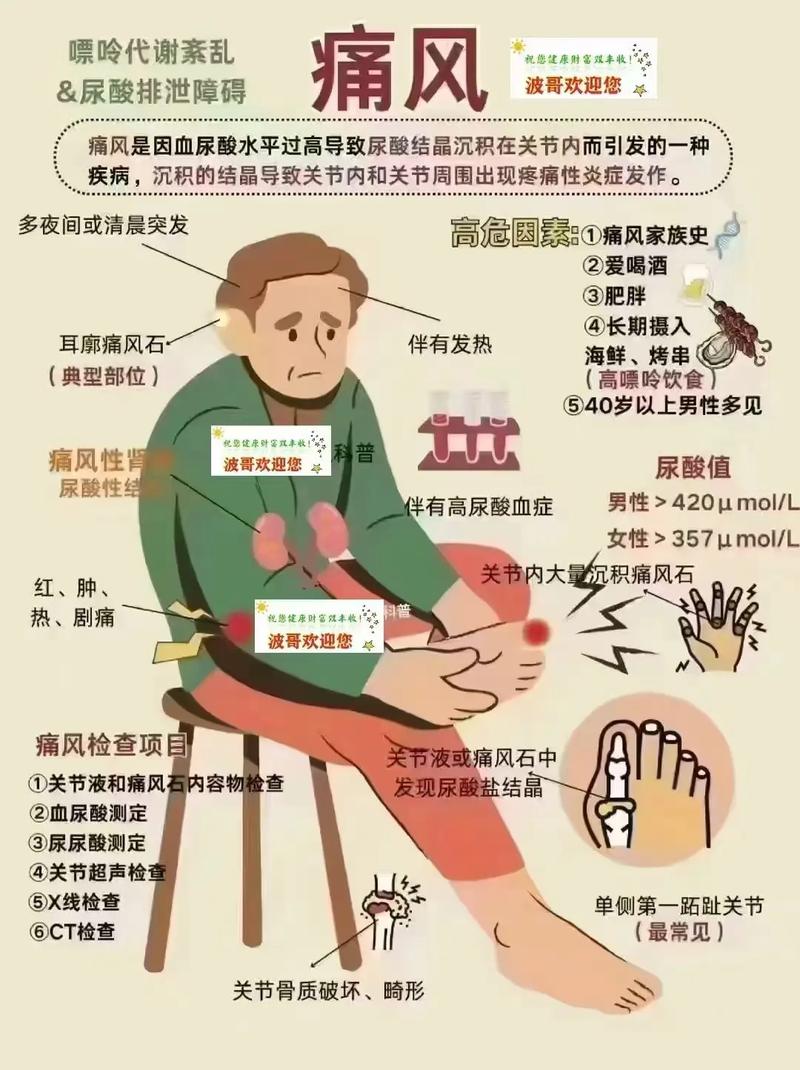
核心关系:高尿酸血症是“元凶”
痛风和高尿酸血症是一对“孪生兄弟”。
- 高尿酸血症:指血液中的尿酸水平超过了正常范围,这是根本的代谢问题。
- 痛风:是高尿酸血症发展到一定阶段后,尿酸盐结晶在关节、软组织中沉积,引发急性关节炎、红肿热痛的一种疾病,可以理解为高尿酸血症的一个“临床表现”。
问题的关键不在于“痛风”这个病名,而在于“高尿酸血症”这个持续存在的状态。
高尿酸血症如何一步步损害肾脏,最终导致尿毒症?
肾脏是人体排泄尿酸的主要器官,当血液中尿酸过高时,肾脏的工作负担会大大加重,长期的“高负荷”工作会从以下几个方面对肾脏造成不可逆的损害:
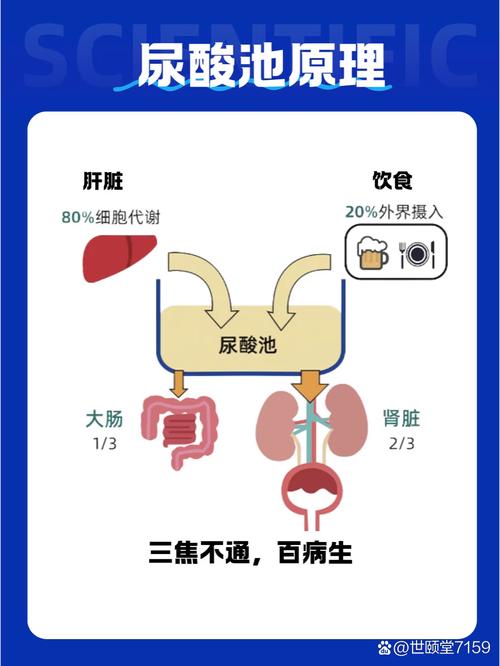
尿酸性肾病(慢性间质性肾炎)
这是最常见、最隐匿的损害方式。
- 过程:长期的高尿酸血症会使尿酸盐结晶不断沉积在肾脏的肾小管和肾间质中。
- 后果:这些结晶会引发局部的慢性炎症反应,导致肾小管变性、萎缩,肾间质纤维化,这个过程是缓慢且无声无息的,早期可能没有任何症状,只是尿检发现有少量蛋白尿或镜下血尿,随着时间推移,肾功能逐渐下降,最终发展为慢性肾衰竭,也就是尿毒症的前期。
尿酸性肾结石
- 过程:尿液中尿酸浓度过高,容易析出结晶,形成结石。
- 后果:
- 直接损伤:结石在肾脏或尿路中移动,会划伤尿路黏膜,引起疼痛、血尿,并可能诱发感染。
- 梗阻:如果结石较大,堵塞了肾盂或输尿管,会导致尿液排出不畅,肾盂内压力急剧升高,迅速损害肾功能,急性梗阻若不及时解除,可在短时间内导致肾功能衰竭。
急性尿酸性肾病
这种情况通常发生在血尿酸水平急剧且严重升高的患者身上,
-
刚开始服用降尿酸药物,但没有从小剂量开始或没有同时使用药物促进排泄。
-
某些肿瘤化疗后,大量肿瘤细胞被破坏,其核酸分解产生大量尿酸。

-
严重创伤或感染。
-
过程:短时间内产生大量尿酸,远远超出了肾脏的处理能力,导致大量尿酸盐结晶广泛堵塞肾小管。
-
后果:引起急性肾衰竭,这是一种急症,需要立即就医治疗。
尿毒症的典型表现
当慢性肾脏病发展到终末期,即尿毒症时,身体会出现一系列严重的症状:
- 消化系统:恶心、呕吐、食欲不振。
- 心血管系统:高血压、心力衰竭、心包炎。
- 血液系统:贫血(肾脏无法产生足够的促红细胞生成素)。
- 神经系统:乏力、注意力不集中、精神恍惚,甚至抽搐、昏迷。
- 电解质紊乱:高钾血症(可致命)、低钙血症、高磷血症等。
- 其他:皮肤瘙痒、骨痛等。
如何预防痛风患者走向尿毒症?
好消息是,高尿酸血症对肾脏的损害是可以预防、可以延缓、甚至可以逆转(在早期阶段)的,关键在于早期发现和长期规范管理。
-
控制好尿酸是根本
- 目标:一般建议将血尿酸控制在 360 μmol/L 以下,对于有痛风石、慢性痛风性关节炎或已经出现肾损害的患者,目标应更严格,控制在 300 μmol/L 以下。
- 遵医嘱用药:不要因为不痛了就擅自停药,降尿酸药物(如别嘌醇、非布司他、苯溴马隆等)需要长期甚至终身服用,在医生指导下选择合适的药物和剂量。
- 定期监测:定期(如每3-6个月)检查血尿酸水平,并根据结果调整治疗方案。
-
健康的生活方式是基础
- 多喝水:这是最简单有效的方法,保证每日饮水量在2000-3000毫升以上,以白开水、淡茶水为宜,帮助尿酸通过尿液排出。
- 低嘌呤饮食:严格限制动物内脏、浓肉汤、海鲜、啤酒等高嘌呤食物的摄入。
- 戒酒:酒精,尤其是啤酒和白酒,会严重影响尿酸排泄,必须戒掉。
- 控制体重:肥胖是高尿酸血症的危险因素,合理减重有助于控制尿酸。
- 规律运动:选择散步、游泳、慢跑等中等强度有氧运动,避免剧烈运动导致尿酸升高。
- 避免果糖:少喝含糖饮料,因为果糖会促进内源性尿酸的生成。
-
定期检查肾功能
- 痛风患者,尤其是病程较长、有痛风石或高血压、糖尿病等其他基础病的患者,每年至少检查1-2次肾功能,包括:
- 血肌酐
- 尿素氮
- 估算肾小球滤过率:这是评估肾功能最核心的指标。
- 尿常规:早期发现蛋白尿和血尿。
- 痛风患者,尤其是病程较长、有痛风石或高血压、糖尿病等其他基础病的患者,每年至少检查1-2次肾功能,包括:
痛风不会直接变成尿毒症,但由高尿酸血症引发的慢性肾脏损害是通往尿毒症的一条“隐形之路”。
只要痛风患者能够高度重视,与医生密切合作,通过药物治疗 + 生活方式干预将血尿酸长期稳定达标,并定期监测肾功能,就完全可以避免这条“隐形之路”,有效保护好自己的肾脏,远离尿毒症的威胁。




