《医疗器械临床使用安全管理规范》全面解读
总则:为何需要此规范?
核心目的:

- 保障患者安全: 防止因医疗器械使用不当、故障或缺陷导致的医疗事故、患者伤害或死亡。
- 保障医护人员安全: 防止医护人员在操作、维护、处理医疗器械时发生职业暴露、感染或伤害。
- 保障医疗质量: 确保医疗器械的性能和精度符合诊疗要求,从而保证医疗服务的质量和有效性。
- 降低医疗风险: 建立系统化的风险防控体系,将医疗器械相关的风险降至最低。
适用范围:
- 医疗机构: 各级各类医院、门诊部、诊所等。
- 医疗器械: 从最简单的体温计、血压计,到复杂的呼吸机、手术机器人、人工心肺机、高值耗材(如心脏支架、人工关节)等,只要在临床使用的,均在此规范管理范围内。
- 相关人员: 医院的管理者、临床医生、护士、技师、工程师、采购人员、库管员等所有与医疗器械接触的人员。
基本原则:
- 风险管理原则: 将风险管理贯穿于医疗器械的全生命周期(采购、使用、维护、处置)。
- 全生命周期管理原则: 从设备引进前的论证,到最终报废处置,进行闭环管理。
- 质量第一原则: 任何决策和操作都必须以保证医疗质量和安全为首要前提。
- 全员参与原则: 安全管理是每个员工的责任,需要建立全员参与的文化。
主要内容与核心要求
规范通常围绕以下几个关键环节展开,形成一个完整的管理链条。
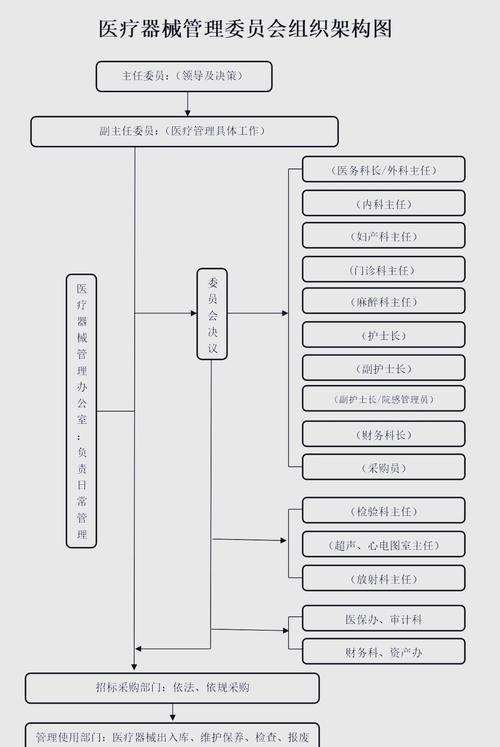
管理体系与组织架构
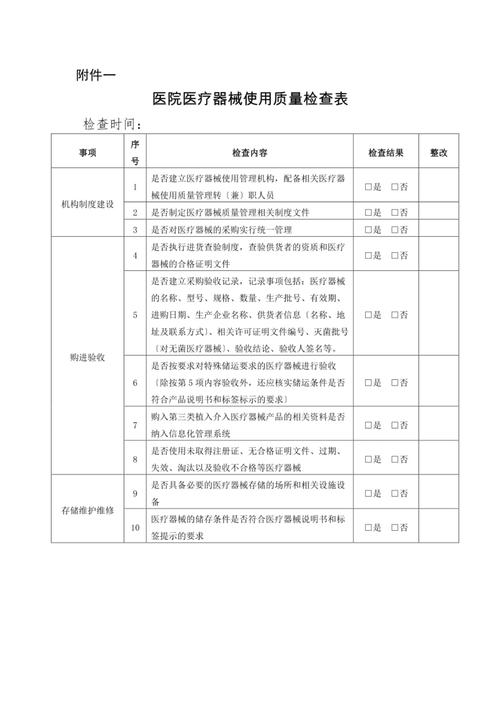
- 建立管理机构: 医疗机构应成立由院领导牵头的“医疗器械临床使用安全管理委员会”,明确医务部、设备科(或医学装备部)、护理部、院感科、临床科室等各部门的职责。
- 配备专业人员: 设备科应配备足够数量和资质的医学工程技术人员(临床工程师),负责设备的维护、维修、质控和管理。
- 制定规章制度: 建立覆盖所有环节的SOP(标准操作规程),如设备操作规程、维护保养规程、不良事件报告流程等。
采购与验收管理
- 科学论证: 新设备引进前,必须进行充分的可行性论证,评估其临床需求、技术先进性、成本效益、维护能力等。
- 规范采购: 必须从合法渠道采购,供应商应具备相应资质,采购过程应公开、透明,符合招投标等相关规定。
- 严格验收:
- 到货验收: 核对设备型号、规格、数量、配件、技术文件等是否与合同一致。
- 安装调试: 由厂家工程师和医院工程师共同完成,确保设备达到最佳工作状态。
- 性能检测: 对设备的关键技术参数进行测试,确保其符合出厂标准和临床要求。
- 培训考核: 对操作人员进行系统培训,并进行考核,合格后方可授权使用。
- 建档立卡: 验收合格后,为每台设备建立唯一的“身份证”——医疗器械档案。
临床使用管理
- 授权与准入:
- 人员资质: 操作人员必须经过专业培训并考核合格。
- 技术准入: 对高风险技术(如心脏介入、腔镜手术等),需对操作者的技术资格进行审核和授权。
- 规范操作:
- 严格遵守设备SOP操作。
- 使用前进行安全检查(如电量、管路连接、无菌状态等)。
- 使用中密切观察设备运行状态和患者反应。
- 使用后按规定进行清洁、消毒、整理。
- “三查七对”原则: 在使用植入物、高值耗材时,必须严格执行,确保患者、手术、器械/耗材信息准确无误。
维护保养与质量控制
- 预防性维护: 制定PM计划,定期对设备进行清洁、检查、校准、保养,预防故障发生。
- 维修响应: 建立快速响应的维修机制,确保故障设备能得到及时修复,对于无法修复的设备,应有备用方案。
- 质量控制:
- 定期检测: 对关键设备(如呼吸机、输液泵、高压灭菌器、监护仪等)进行定期的性能检测和校准,确保其精度和安全性。
- 计量管理: 强制检定的计量器具(如血压计、X光机剂量仪等)必须按规定送检,并取得合格证书。
不良事件监测与报告
- 建立报告制度: 建立院内医疗器械不良事件(MDR)的报告、调查、处理和反馈流程。
- 鼓励主动报告: 营造“无惩罚性”的 reporting 文化,鼓励医护人员主动上报疑似不良事件,无论是设备故障还是患者伤害。
- 严重不良事件处理: 对于可能导致严重伤害或死亡的严重事件,必须立即上报国家药品监督管理局的医疗器械不良事件监测系统。
- 根本原因分析: 对每一起不良事件进行深入分析,找出根本原因,并采取纠正和预防措施,防止同类事件再次发生。
使用人员培训与考核
- 岗前培训: 新员工或新设备使用前,必须接受强制性培训。
- 定期复训: 定期组织在职人员进行知识和技能更新培训,特别是对新法规、新技术、新设备的培训。
- 效果评估: 通过笔试、操作考核等方式,评估培训效果,确保人员能力持续满足要求。
信息化管理
- 建立设备管理信息系统: 利用信息化手段,对设备档案、采购、维护、维修、计量、不良事件等信息进行统一管理,提高管理效率和透明度。
- 实现全流程追溯: 对于高值耗材和植入物,应实现从采购、入库、使用到患者信息的全程可追溯。
高风险医疗器械的特别管理
对于高风险医疗器械(如三类植入物、急救设备、辐射设备等),需要采取更严格的管控措施:
- 专项管理: 制定专项管理制度和应急预案。
- 全程追溯: 重点加强条码或RFID管理,确保每一件产品都可追溯。
- 应急预案: 针对设备故障(如呼吸机断电、除颤器失灵)制定详细的应急预案,并定期演练。
- 重点监控: 加强对使用过程的实时监控和数据记录。
总结与展望
《医疗器械临床使用安全管理规范》不是一份束之高阁的文件,而是指导医疗机构日常工作的行动指南,它强调的是一个系统化、标准化、全员化的管理模式。
未来趋势:
- 智慧化管理: 物联网、大数据、人工智能等技术将被广泛应用于设备状态监控、预测性维护、风险预警等方面。
- 价值导向: 管理重点将从单纯的“合规”转向“价值医疗”,即如何通过优化设备使用,提升临床效果,降低整体医疗成本。
- 供应链协同: 医疗机构、供应商、监管机构之间的数据共享和协同管理将更加紧密,形成全产业链的安全保障体系。
遵守此规范,不仅是对法律法规的响应,更是医疗机构履行社会责任、提升核心竞争力的必然要求。